MICS(低侵襲心臓手術)とは?
完全3D胸腔鏡下低侵襲心臓手術(3D-TE MICS)
(3D-Total Endoscopic Minimal Invasive Cardiac Surgery)
完全3D胸腔鏡下低侵襲心臓手術とは低侵襲心臓手術(MICS:ミックス:Minimal Invasive Cardiac Surgery)の中でも、 これを立体的(3D)に見ることのできる内視鏡を使用するもので、低侵襲心臓手術(MICS)の中でもさらに体のダメージが少なくなるように開発した手術方法です。
1. 低侵襲心臓手術(MICS)とは
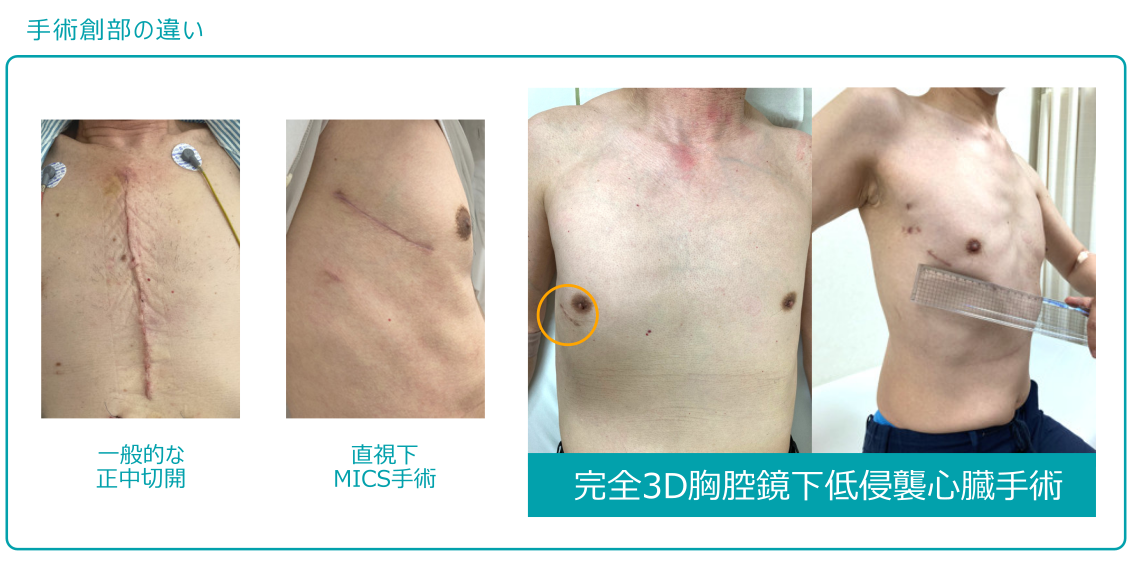
低侵襲心臓手術とは、一般的な心臓手術で使用する「正中切開」と異なり、体の負担を少なくすることを目的とした小さな傷で行う手術です。 MICS:ミックスとよばれMinimal Invasive Cardiac Surgeryが略されて名づけられています。
「正中切開」とは一般的な心臓手術の方法で、胸の皮膚の中央を縦に20センチ程度切り、その下にある骨(胸骨)を切開して行うものです。大きく切開するので心臓の前面を見渡すことができ、複雑手術に対応できるなど現在でも日常的に行われている方法です。しかし骨を切開するため、一般的な骨折と同様に術後胸骨が完全に治癒(癒合)するまで2-3か月かかる上に、胸骨を切開することで骨が感染する縦隔炎のリスクがあります。また傷が大きいと身体への負担も大きくなり、骨の治癒と合わせて回復に時間がかかり社会復帰が遅くなるというデメリットがあります。さらに正中切開手術は肉眼視であるため心臓の全体像は見られるものの病気である部分の視野の確保が術者に限られる場合が多々あります。
一方でMICSでは肋骨と肋骨の間(肋間)を切開するため、骨を切る必要が無いうえに傷が小さく患者様の体の負担が少ないため、回復が早く社会復帰も早いというメリットがあります。しかし一般的なMICSでは肋間を6-10cm程度切開して行うもので、傷を小さくすればするほど中がのぞきにくくなり手術が難しくなるうえに、肋骨と肋骨の間に機械を用いて肋間を広げる必要があり、術後疼痛の原因となっていました。
2. 完全3D胸腔鏡下低侵襲心臓手術(3D-TE MICS)について

完全3D胸腔鏡下低侵襲心臓手術(3D-TE MICS)は、通常の低侵襲手術(MICS)を立体的(3D)に見ることのできるの胸腔鏡(内視鏡)を用いて行う手術で、映し出された画像をモニターに投影し手術を行います。 当院では4K-3D内視鏡という超高精細で立体視できるスコープを1cm程度のポート(穴)より挿入し、超高精細な4K-3Dモニターに立体的に映し出すことにより、肉眼で見るよりも高精細な細部の病変まで手術室スタッフ全員で確認できるようにしています。 また主な創部の皮膚切開は3cm程度であり、機械を用いて肋間を広げる必要がないため術後の痛みが軽減し、さらに腋の付近に5mmの小さなポートという小さな3つの傷のみで手術を行うため、術後の患者様の身体的な負担が圧倒的に少なく、患者様の早い社会復帰に大きな貢献ができるようになりました。 加えて、手術室スタッフ全員がモニターを通して手術の進行具合や病変を常に確認できるため、手術スピードの向上、安全確認に大きく寄与することが出来るようになりました。
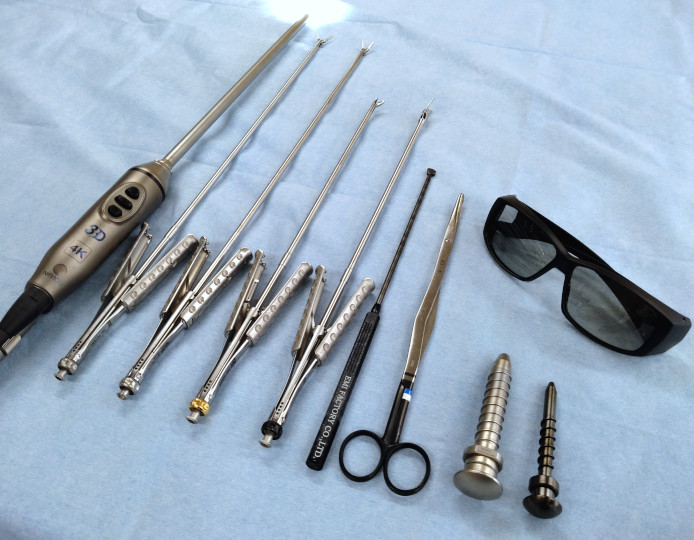
3. 完全3D胸腔鏡下低侵襲心臓手術(3D-TE MICS)に使用する内視鏡と機械
院では完全3D胸腔鏡下低侵襲心臓手術(3D-TE MICS)を行う上で最も大事な内視鏡は、2020年より日本で販売が開始されたKARL-STORZ社製の4Kの高精細な3D内視鏡(TIPCAM@1 Rubina@)を使用しております。また高精細4K-3Dモニターとして2023年に販売開始の4K3D モニターを使用し病変の詳細把握に万全を期しております。 さらに当手術専用の機械を取り揃え、極力いつも同じチームメンバーといつも同じ手順の手術とすることで、最大限手術のスムーズな進行を心がけております。

4. 完全3D胸腔鏡下低侵襲心臓手術(3D-TE MICS)の適応疾患
僧帽弁閉鎖不全症、僧帽弁狭窄症、大動脈弁閉鎖不全症、大動脈弁狭窄症、三尖弁閉鎖不全症といった弁膜症疾患に加え、心房中隔欠損症、心室中隔欠損症といった先天性心疾患、さらには心房細動に対する不整脈手術も施行とするなど適応を拡大しています。各疾患の詳細についてはそれぞれの解説ページをご覧ください。
具体的な手術としては僧帽弁形成術、僧帽弁置換術、大動脈弁置換術、三尖弁形成術、心房中隔欠損閉鎖術、心室中隔欠損閉鎖術、メイズ手術、左心耳閉鎖術が挙げられます。
また完全な内視鏡手術ではありませんが、虚血性心疾患(狭心症。心筋梗塞など)に対し、4K-3D胸腔鏡の効果を最大限に活用した低侵襲心臓手術での冠動脈バイパス手術(MICS CABG)の手術も行っており、循環器内科のカテーテル治療(PCI)とのハイブリット治療も積極的に行う事で患者様の術後の早期社会復帰を目指しております。
5. 完全3D胸腔鏡下低侵襲心臓手術の術後経過に関して
手術は人工呼吸管理となり、手術後は集中治療室で集中治療を行いますが、できるだけ早期かつ安全な人工呼吸管理の離脱を目指します。手術翌日から心臓リハビリ認定士による心臓リハビリが開始されほとんどの症例で手術翌日の昼から食事も再開されます。当院の集中治療室は個室管理となります。専門的な集中看護をおこないつつ、点滴ラインやドレーン等の抜去と並行して術後の内服管理・リハビリなどを同時進行で行います。通常術後約3日目に一般病棟へ移動し、術後検査を行います。術後約1週間でそれらすべてを行った後、病状や術後経過、患者様やご家族の希望に応じ退院日を決定します。早期退院を希望される患者様には出来る限りご希望に沿うように、一方で、術後日数をかけてリハビリ管理をご希望される患者にはリハビリの先生のご指示に従って段階的にリハビリを強化していきます。
退院後早期に術後の自宅での生活の具合や経過の確認などのため当科外来にお越しいただきますが、基本的には術後一月経てば術前と変わらない生活がほとんどの方で望めます。当科ではさらに、外来心臓リハビリを積極的にお勧めしています。外来リハビリを行う事によりさらに心肺機能を高め手術の効果を最大限に引き出すことができます。術直後・術後早期・術後数か月の経過にて心肺機能のデータをお示しして、手術の回復具合が目に見える形で確認できるように心がけております。
6. 低侵襲心臓手術(MICS)のデメリット
すべての患者様にとって通用する万能な手術は存在しません。低侵襲心臓手術では複雑すぎる手術が必要な患者様や、体力的・血管の性状的に低侵襲心臓手術がお勧めできない患者様もいらっしゃいます。手術において一番大切なことは安全です。低侵襲心臓手術(MICS)をご希望の場合でも適応外となる場合には理由を踏まえてしっかりご説明させていただきます。また高難易度手術となりますので操作が難しくなることから正中切開と比較し手術時間は同等か長くなる傾向があります。止血困難な出血が生じた場合など、手術途中に従来の正中切開手術方法へ変更することもあります。人工心肺という機械を使用する場合、下肢の動脈を使用するため大動脈解離、脳梗塞、下肢の血流障害などの合併症に注意が必要です。また、手術時間の延長などに伴う呼吸障害(再膨張性肺水腫)のリスクもありますのでその適応は疾患と術前検査の結果を踏まえて慎重に検討します。
このような高難易度手術を行うためには心臓外科医や循環器内科医のみならず、この手術に熟達した麻酔科の術中管理がとても重要とされます。当院では日本低侵襲心臓手術学会認定医師の心臓外科医が、当手術の麻酔に習熟した心臓手術麻酔専門医である麻酔科医師の麻酔管理のもと、この手術の進行に熟練した手術室看護師・臨床工学技士を含めた手術チームを備えており、安全な完全胸腔鏡下低侵襲心臓手術を施行しております。

